Abstrakt
Qızılca dünyanın hər yerində geniş yayılmış yüksək yoluxduruculuq xüsusiyyətinə malik virus mənşəli xəstəlikdir. İnfeksiya qızdırma, halsızlıq, öskürək, rinit və konyunktivit ilə xarakterizə olunur, bunun ardınca da ekzantemalar meydana çıxır. İnfeksion amilə məruz qaldıqdan sonra həssas şəxslərin təxminən 90%-də qızılca inkişaf edəcək. Səpgilərin meydana çıxmasından 5 gün əvvəldən başlayaraq, səpgilər meydana çıxdıqdan 4 gün sonraya qədər xəstəliyin yoluxdurucu dövrü hesab edilir. İctimai yerlərdə, hətta insandan-insana təmas olmadıqda belə, xəstəlik ötürülə bilər.
Əsas mətn
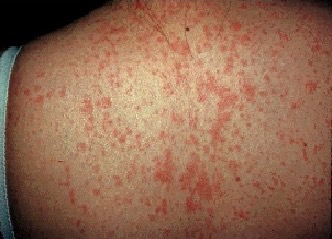
Qızılca dünyanın hər yerində geniş yayılmış yüksək yoluxduruculuq xüsusiyyətinə malik virus mənşəli xəstəlikdir. İnfeksiya qızdırma, halsızlıq, öskürək, rinit və konyunktivit ilə xarakterizə olunur, bunun ardınca da ekzantemalar meydana çıxır. İnfeksion amilə məruz qaldıqdan sonra həssas şəxslərin təxminən 90%-də qızılca inkişaf edəcək. Səpgilərin meydana çıxmasından 5 gün əvvəldən başlayaraq, səpgilər meydana çıxdıqdan 4 gün sonraya qədər xəstəliyin yoluxdurucu dövrü hesab edilir. İctimai yerlərdə, hətta insandan-insana təmas olmadıqda belə, xəstəlik ötürülə bilər.
Qızılca virus infeksiyası, aşağıdakılar da daxil olmaqla, bir çox müxtəlif klinik sindromlara səbəb ola bilər:
- İmmun sistemi zəifləmiş xəstələrdə klassik qızılca infeksiyası
- Daha əvvəldən mövcud olan, lakin qızılca əleyhinə natamam qoruryucu anticisimləri olan xəstələrdə dəyişikliyə uğramış qızılca infeksiyası
- Öldürülmüş viruslardan hazırlanmış peyvənd ilə immunlaşdırılmış xəstələrdə atipik qızılca infeksiyası
- Qızılca infeksiyasından sonra meydana çıxan nevroloji sindrom (kəskin yayılmış ensefalomielit və yarımkəskin sklerozlaşan panensefalit (subacute sclerosing panencephalitis) də daxil olmaqla)
- Ağır dərəcəli qızılca infeksiyası
- İkincili infeksiya, giqant hüceyrəli pnevmoniya və hüceyrədaxili qızılca virusu cisimcikləri əlavəsi ilə rast gəlinən ensefalit (measles inclusion body encephalitis) daxil olmaqla qızılcanın ağırlaşmaları
KLİNİK MƏNZƏRƏ
İnfeksiyanın mərhələləri
Klassik qızılca virus infeksiyası aşağıdakı klinik mərhələlərə bölünə bilər: inkubasiya dövrü, prodromal dövr, ekzantema dövrü və sağalma dövrü.
İnkubasiya dövrü – Qızılca üçün inkubasiya dövrü 6 gündən 21 günə qədərdir (orta hesabla 13 gün); virus tənəffüs yollarının selikli qişası və ya konyunktivaya daxil olduqdan sonra bu dövr başlayır. Virus yerli olaraq replikasiyaya uğradığı, regionar limfatik toxumalara yayıldığı və daha sonra qan dövranı vasitəsilə digər retikuloendotelial sahələrə yayıldığı düşünülür ki, bu proses də ilkin viremiya hesab edilir. Yoluxduruculuq dövrünün səpgilərin təzahür etməsindən 5 gün əvvəldən başlayaraq səpgilər meydana çıxdıqdan 4 gün sonraya qədər davam etməsi ehtimal edilir.
İnkubasiya dövrü ərzində yoluxmuş şəxslərin asimptomatik olması, yəni onlarda klinik əlamətlərin təzahür etməməsi səciyyəvidir, lakin xəstələrdən bəzilərində müvəqqəti olaraq tənəffüs simptomları, qızdırma və ya səpgilərin olması barədə məlumat verilmişdir.
Endotel, epitel, monosit və makrofaq hüceyrələrinin infeksiyası ilə birgə müşayiət olunan, viremiya səbəbindən qızılca virusunun yayılması qızılca virusu infeksiyası ilə meydana çıxa biləcək müxtəlif klinik təzahürləri və ağırlaşmaları izah edə bilər. İkincili viremiya ilkin viremiyadan bir neçə gün sonra meydana çıxmaqla, prodromal dövrün başlanğıcına işarət edən simptomların meydana çıxması ilə üst-üstə düşür.
Prodromal dövr – Prodromal dövr, adətən iki gündən dörd günə qədər davam edir, lakin səkkiz günə qədər daha uzun müddət ərzində də öz davamlılığını qoruyub saxlaya bilər; bu, adətən qızdırmanın, halsızlığın və anoreksiyanın daxil olduğu simptomların meydana çıxması ilə müəyyənləşdirilir ki, bu simptomların da ardınca konyunktivit, rinit və öskürək müşahidə olunur. Konyunktivitin ağırlıq dərəcəsi müxtəlifdir və həmçinin göz yaşının axması (ing.lacrimation) və fotofobiya ilə müşayiət oluna bilər. Tənəffüs simptomları epitel hüceyrələrin virusla yoluxması səbəbindən meydana çıxan selikli qişanın iltihabı nəticəsində meydana çıxır. Xəstədə çox zaman qızdırma müşahidə edilir. Müxtəlif qızdırma növləri təsvir edilmişdir və xəstənin temperaturunun 40ºC-yə qədər yüksəlməsi baş verə bilər. Prodromal simptomlar, adətən ekzantemanın meydana çıxmasından bir neçə gün əvvəl intensivləşir.
Enantema – Ekzantemaların meydana çıxmağa başladığı andan təxminən 48 saat əvvəl xəstələrdə Koplik ləkələri olaraq xarakterizə olunan enantema inkişaf edə bilər; Bunlar 1-3 mm ölçüyə malik, eritematoz fonda qabarmış ağımtıl, bozumtul və ya maviyə çalan səpgilərdir və adətən azı dişin qarşısında yanağın selikli qişasında görünür, lakin onlar yayılaraq yanağın və dodağın selikli qişasını, eləcə də sərt və yumşaq damağın selikli qişasını örtə bilər. Onlar "qırmızı fonda səpələnmiş duz dənəcikləri" kimi təsvir olunmuşdur. Koplik ləkələri bir-biri ilə birləşə bilər və bu ləkələrin mövcudluğu, adətən 12-72 saat davam edir. Əksər hallarda ekzantema meydana çıxdıqda Koplik ləkələri artıq geri çəkilməyə başlayır.
Qızılcadan şübhələnilən xəstələrdə Koplik ləkələrinin diqqətli şəkildə axtarılması çox əhəmiyyətlidir, çünki onlar qızılcanın klinik diaqnozunun qoyulmasında dəqiqliyin inkişafına kömək edə bilərlər. Bununla yanaşı, bu cür enantema bütün qızılcalı xəstələrdə təzahür etmir.
Ekzantema – Qızılca xəstəliyinin ekzantemaları qızdırmanın başlanğıcından təxminən 2-4 gün sonra meydana çıxır; klassik olaraq üzdə başlayan və sefalokaudal (başdan aşağı ətraflara doğru) və sentrifuqal (mərkəzə doğru) istiqamətdə yayılaraq, boynu, gövdənin yuxarı hissəsini, gövdənin aşağı hissəsini və ətrafları prosesə cəlb edən eritematoz, makulopapulyoz, üzərinə yüngülcə basdıqda solğunlaşan səpgilərdən təşkil olunur. Xəstəlin erkən mərhələlərində səpgilərin üzərinə basdıqda onlar solğunlaşır, lakin sonrakı günlərdə bu müşahidə olunmur. Səpgilərə petexiyalar da daxil ola bilər; Ağır dərəcəli xəstəlik hallarında onlar qansızma xarakterli görünüşə malik ola bilər. Uşaqlarda səpgilərin yayılma dərəcəsi və bir-biri ilə birləşmə dərəcəsi, adətən xəstəliyin ağırlıq dərəcəsi ilə əlaqədardır. Ovuc içləri və dabanlar çox nadir hallarda prosesə cəlb olunur. Səpgilərin baş nahiyəsindən başlayaraq, kaudal istiqamətdə irəliləməsi, qızılca xəstəliyinin səciyyəvi xüsusiyyətidir, lakin patoqnomonik əlamət deyildir. Ekzantema mərhələsində meydana çıxan digər səciyyəvi əlamətlərə limfadenopatiya, yüksək qızdırma (qızdırmanın ən yüksək göstəriciləri səpgilərin meydana çıxmasından 2-3 gün sonra müşahidə edilir), faringit də daxil olmaqla, qabarıq şəkildə təzahür edən respirator əlamətlər və irinsiz konyunktivit (nonpurulent conjunctivitis) daxildir. Nadir hallarda, ağır dərəcəli qızılca xəstələrində generalizə olunmuş limfadenopatiya və splenomeqaliya inkişaf edə bilər. Klinik yaxşılaşma, adətən səpgilərin meydana çıxmasından 48 saat sonra müşahidə edilir. Üç-dörd gündən sonra səpgilər tündləşərək qəhvəyiyə çalan rəng alır (Afrika mənşəli xəstələrdə olmasa da, Qafqaz mənşəli xəstələrdə müşahidə edilir) və solğunlaşmağa başlayır, bunun ardınca daha ağır dərəcədə prosesə cəlb olunmuş nahiyələrdə incə qabıqlanma (fine desquamation) meydana çıxır. Səpgilər, adətən 6-7 gün davam edir və meydana çıxma ardıcıllığına uyğun olaraq yoxa çıxır.
Sağalma və immunitet – Öskürək, qızılcadan 1-2 həftə sonra davam edə bilər. Səpgilərin 3-cü günündən 4-cü gününə qədər meydana çıxan qızdırma, qızılca ilə əlaqədar ağırlaşmanın olduğunu düşünməyə əsas verir.
Qızılcaya spesifik olan həm humoral, həm də hüceyrəvi immunitet virusun təmizlənməsi davam edən qoruyucu immunitet üçün çox əhəmiyyətlidir. Aqammaqlobulinemiya kimi humoral immunitet qüsurları olan uşaqlar, adətən qızılcadan sağalarkən T- hüceyrə çatışmazlıqlarına malik şəxslər çox zaman ağır dərəcəli qızılca infeksiyası və yüksək ölüm göstəricisinə malik olurlar. Qızılca virus infeksiyasından sonra qazanılmış immunitetin ömür boyu davam etdiyi hesab edilir, baxmayaraq ki, nadir hallarda da olsa, təkrari qızılca infeksiyasının (measles reinfection) baş verməsi barədə məlumat verilmişdir. Məsələn, 1960-cı illərin ortalarında həyata keçirilən qızılca müşahidə proqramı anamnezində 8 yaşında qızılca infeksiyasını keçirmiş bir qızın, 16 yaşında təkrar qızılca ilə xəstələnməsini müəyyənləşdirmişdir. Anamnez toplanılan zaman əldə etdiyimiz cavablara əsaslandığımız bu şəxsdə qızılca əleyhinə immunoqlobulin (Ig)G-nin artması müşahidə edilsə də, IgM səviyyəsinin artması müşahidə edilməmişdir. Qızılca virus infeksiyası müvəqqəti olaraq T- hüceyrələr tərəfindən verilən immun cavabın zəiflədilməsinə (suppression of T cell responses) səbəb ola bilər. Qızılca virus infeksiyasından sonra tuberkulin kimi sensiblizəedici antigenlərə (recall antigens) qarşı ləng tipli hiperhəssaslıq reaksiyaları (delayed-type hypersensitivity responses) zəiflədilir və yeni antigenlərə verilən hüceyrəvi və humoral cavablar məhdudlaşdırılır.
Qızılca virusunun səbəb olduğu immunosupressiya qızılca ilə əlaqədar ölüm və xəstələnmə hadisələrinin böyük əksəriyyətinə səbəb olan, pnevmoniya və ishal da daxil olmaqla, ikincili bakteriya və virus mənşəli xəstəliklərə gətirib çıxara bilər. Bundan əlavə, son zamanlarda baş vermiş qızılca infeksiyası zamanı vərəmin yenidən aktivləşməsi hadisəsi də təsvir edilmişdir.
Klinik variantlar
Modifikasiyaya uğramış qızılca
Modifikasiyaya uğramış (yəni təhrif olunmuş) qızılca əvvəldən mövcud olan qızılca immunitetinə malik xəstələrdə (vəhşi-növ xəstəlik (wild-type disease) və ya peyvənd olunma yolu ilə) meydana çıxan zəifləmiş infeksiyadır. Klinik təzahürlərin, adətən daha yüngül olmasını və inkubasiya dövrünün daha uzun (17 -21 gün) olmasını istisna etməklə, digər xüsusiyyətləri klassik qızılcaya oxşardır. Modifikasiyaya uğramış (təhrif olunmuş) qızılcaya malik şəxslər yüksək səviyyədə yoluxduruculuğa malik deyillər.
Qızılca infeksiyasına qarşı qoruyuculuğu olmayan immunitetə malik şəxslərdə modifikasiyaya uğramış qızılca inkişaf edə bilər; qoruyuculuğu olmayan immunitet aşağıdakı yollardan biri ilə meydana çıxa bilər:
- Qızılcaya qarşı anticisimlərin anadan körpəyə transplasentar yolla ötürülməsi. Bu anticisimlər, adətən körpənin 3-9 aylığına qədər müddət ərzində təmizlənir; peyvənd olunmuş qadınlardan doğulmuş körpələr arasında anticisimlərin təmizlənməsi təbii yolla infeksiyanın keçirilməsi anamnezinə malik qadınlardan doğulmuş körpələrə nisbətən daha erkən dövrdə baş verir. Anticisim titrləri qoruyucu hesab edilməyən səviyyəyə çatdıqda körpə qızılca infeksiyası baxımından risk altındadır, lakin aşağı anticisim səviyyələri ağır dərəcəli xəstəliklərin qarşısını ala bilər.
- Venadaxili immunoqlobulinin qəbul edilməsi
- Seroloji cəhətdən qoruyucu (ing. seroprotective) hesab edilən səviyyədə olan anticisim titrlərinə nisbətən daha aşağı anticisim titrlərinin yaranması ilə nəticələnən qızılca peyvəndi
- Anamnezdə bundan əvvəl keçirilmiş qızılca infeksiyasının olması.
Atipik qızılca
Atipik qızılca ABŞ-da 1963-1967-ci illərdə istifadə edilən öldürülmüş virus peyvəndi ilə peyvənd olunmuş xəstələr arasında baş verən qızılca virusu infeksiyası deməkdir; hal-hazırda atipik qızılcaya çox nadir hallarda rast gəlinir. Öldürülmüş viruslardan hazırlanmış peyvənd resipiyentin tam müdafiəsini təmin etmədən onu qızılca virusu antigenlərinə qarşı həssas vəziyyətə gətirmişdi.
Atipik qızılcalı xəstələr qızılcaya məruz qaldıqdan 7-14 gün sonra onlarda yüksək qızdırma və baş ağrısı inkişaf edir. Atipik qızılca daha yüksək və daha uzun müddət davam edən qızdırma ilə xarakterizə edilir. Makulopapulyoz səpgilər 2-3 gündən sonra ətraflardan başlayaraq (qızılca üçün səciyyəvi olaraq rast gəlinən baş dərisi əvəzinə) və gövdəyə yayılaraq inkişaf edir. Səpgilər ovuc içi və ayaqaltı nahiyədə də meydana çıxa bilər və döş qəfəsinin yuxarı hissəsi, boyun və başda azalaraq seyrəkləşməyə meyillidir. Səpgi vezikulyar, petexial, purpura (ing. purpuric) və ya urtikar (ing. urticarial) tipli ola bilər; səpgilər hemorragik (qansızma tipli) komponentə malik ola bilər. Səpgilərin yayılma xüsusiyyəti və müxtəlif görünüşə malik olması diaqnozun təyin edilməsini çətinləşdirə bilər. Çox zaman xəstələrdə quru öskürək və plevritik xarakterli döş qəfəsi ağrısı mövcud olur; ağır dərəcəli pnevmoniya baş verə bilər. Döş qəfəsinin rentgenoloji müayinəsində, adətən ikitərəfli ağciyər düyünləri və ağciyər kökünün limfadenopatiyası (hilar lymphadenopathy) aşkarlanır. Atipik qızılca çox zaman ağır dərəcəli xəstəlik ilə nəticələnir; xəstələrin əksəriyyətində respirator distress sindromu inkişaf edir. Bəzi xəstələrdə periferik ödem, hepatosplenomeqaliya və/və ya paresteziya və ya hiperesteziyalar kimi nevroloji simptomlar inkişaf edir.
Laborator müayinələrin nəticələrinə qan zərdabında aminotransferazaların səviyyəsinin yüksəlməsi daxil ola bilər. Atipik qızılca səciyyəvi anticisim modeli ilə əlaqələndirilir: ekzantemalar meydana çıxmazdan əvvəl və ya onların başlanğıc dövründə anticisimlərin titri, adətən <1:5 olur, lakin xəstəliyin 10-cu günündə anticisim titri, adətən ≥1:1280 olur. Anticisim titrinin artmasında yüksəklik və sürət üzrə göstəricilər ilkin təbii qızılca infeksiyasında olduğundan daha yüksəkdir.
Atipik qızılcanın patogenezi tam şəkildə öyrənilməmişdir. Makaka meymunları üzərində aparılan tədqiqatlar onu göstərdi ki, formalinlə-inaktivləşdirilmiş qızılca vaksini aşağı aktivliyə malik (low avidity), qısa ömürlü anticisimləri birləşdirici zülala (fusion protein) deyil, hemaqlütinin zülalına qarşı induksiya edir və beləliklə, sitotoksik olmayan T hüceyrəsi immuniteti ilə virusun hüceyrədən-hüceyrəyə yayılmasına icazə verir.
Vəhşi-növdən olan qızılca viruslarına məruz qaldıqda zəif neytrallaşdırıcı xüsusiyyətə malik anticisimlər qızılca antigeni ilə komplekslər əmələ gətirir ki, bu da immun kompleksin toplanması (immune complex deposition), vaskulit və pnevmoniya ilə nəticələnir.
Atipik qızılca xəstələrindən qızılca virusunun digər şəxslərə ötürülməsi hadisələri aşkarlanmamışdır. Atipik qızılcanın diferensial diaqnostikası genişdir.
Laborator müayinələrin nəticələri
Qızılca infeksiyası zamanı trombositopeniya, leykopeniya və T-hüceyrəvi sitopeniya müşahidə edilə bilər. Döş qəfəsinin rentgenoloji müayinəsində interstitial pnevmoniya aşkar oluna bilər.
Ekzantemaların meydana çıxmasından əvvəl limfoid toxumalardan əldə edilmiş biopsiya nümunələrində retikuloendotelial giqant hüceyrələr aşkarlana bilər. Enantema və ya ekzantemaların histoloji analizi və burun ifrazatının sitoloji müayinəsi nəticəsində həmçinin epitelial giqant hüceyrələr aşkar oluna bilər.
Konyunktivanın, burun-udlağın və ya yanağın selikli qişasının epitel hücetrələrinin histoloji cəhətdən qiymətləndirilməsi zamanı xüsusi hüceyrə əlavələrinə malik (inclusions) giqant hüceyrələr aşkarlana bilər; bu cür hüceyrələr həmçinin sidikdə də mövcud ola bilər.
Ağırlaşmalar
Qızılca hadisələrinin təxminən 30%-də bir və ya daha çox ağırlşma meydana çıxır. Ağırlaşmalar arasında ən çox rast gəlinəni ishaldır; qızılcanın ağırlaşmaları səbəbindən baş verən ölümlərin əksəriyyəti tənəffüs yolu ağırlaşmaları və ya ensefalit səbəbindən baş verir. Orta qulağın iltihabı qızılca ilə xəstələnmə hadisələrinin 30%-də müşahidə edilir və daha gənc yaşdakı şəxslərdə daha çox rast gəlinir. Xəstəlik hadisəsi üzrə ölüm göstəricisinin (case fatality rate) 4-10% arasında olduğu inkişaf etməkdə olan ölkələrdə ağırlaşmaların baş vermə riski artmışdır. Qızılcanın ağırlaşmaları üzrə riskin artmış olduğu qruplar aşağıda təsvir edilmişdir.
İkincili infeksiya
Xüsusilə inkişaf etməkdə olan ölkələrdə qızılca virus infeksiyası immunitetin sistem şəklində zəifləməsinə və ağır dərəcəli ikincili infeksiyaların meydana çıxmasına gətirib çıxara bilər. Bu təsirlər T hüceyrələrin virusa birbaşa yoluxması və həmçinin dendrit hüceyrələrin infeksiyası tərəfindən törədilir ki, bu da T hüceyrələrin aktivləşməsində antigen təqdim edən/əlavə funksiyasının (antigen presenting/accessory function) pozulmasına gətirib çıxarır.
Qızılca ilə əlaqədar immun sistemin zəifləməsi infeksiyadan sonra üç il ərzində infeksiya səbəbindən gecikmiş ölüm hallarının baş verməsi ilə nəticələnə bilər.
Mədə-bağırsaq sistemi ilə əlaqədar ağırlaşmalar
Ağırlaşmalar arasında ən çox rast gəlinəni ishaldır; bu, qızılca ilə xəstələnmə hadisələrinin təxminən 8%-də baş verir. Mədə-bağırsaq sistemi ilə əlaqədar digər ağırlaşmalara: qinqivo-stomatit, qastro-enterit, hepatit, müsariqə limfadeniti (XBT10-İ88.0) (mesenteric lymphadenitis) və appendisit aiddir. İnkişaf etməkdə olan ölkələrdə qızılca ilə əlaqədar meydana çıxan stomatit və ishal qidalanma vəziyyətinin zəifləməsinə gətirib çıxara bilər.
Ağciyər ilə əlaqədar ağırlaşmalar
Pnevmoniya uşaqlarda qızılca ilə əlaqədar meydana çıxan ölümün ən çox rast gəlinən səbəbidir; bu, qızılca ilə xəstələnmə hadisələrinin təxminən 6%-də baş verir. Tənəffüs yollarının infeksiyaları ən çox <5 yaşdan kiçik və >20 yaşdan böyük xəstələr arasında meydana çıxır.
Qızılca virus infeksiyasının ağciyər ilə əlaqədar ağırlaşmalarına: bronxopnevmoniya, larinqotraxeobronxit (inağ) və bronxiolit daxildir. Qızılca həmçinin residiv verən tənəffüs yolu infeksiyalarının meydana çıxmasına meyillilik yarada bilən bronxoektaziyanın inkişafı ilə də əlaqələndirilmişdir. Bakterial superinfeksiya qızılca hadisələrinin 5%-ə qədərində meydana çıxa bilər.
Nevroloji
Qızılca ilə əlaqədar sinir sistemini zədələdən ağırlaşmalara ensefalit, kəskin disseminə olunmuş ensefalomielit və yarımkəskin sklerozlaşdırıcı panensefalit (XBT10-A81.1) daxildir.
Qızılca ilə əlaqədar kəskin ensefalopatiya insanın immunçatışmazlığı virus infeksiyasının mövcud olduğu zaman təsvir edilmişdir; bu, çox nadir hallarda rast gəlinən klinik təzahürdür.
Ensefalit
Hər 1000 qızılca ilə xəstələnmə hadisəsinin 1-də ensefalit baş verir. Adətən səpgilərdən bir neçə gün sonra meydana çıxır, çox zaman səpgilərin 5-ci günü (1ci-14cü günlər arasında dəyişir); simptomlara qızdırma, baş ağrısı, qusma, ənsə əzələlərinin rigidliyi (stiff neck), meningeal qıcıqlanma əlamətləri (meningeal irritations), yuxululuq vəziyyəti (drowsiness), qıcolmalar (convulsions) və koma daxil ola bilər. Kəskin qızılca ensefaliti həmçinin səpgilər olmadan da meydana çıxa bilər. Onurğa beyin mayesinin müayinəsi üzrə nəticələr: pleositoz (limfositlərin üstünlük təşkil etməsi ilə), zülal səviyyəsinin yüksək olması və qlükoza səviyyəsinin normal olması ilə diqqəti cəlb edir. Uşaqların təxminən 25%-i sinir sistemi ilə əlaqədar fəsadlara (neurodevelopmental sequelae) malikdir; sürətli şəkildə irəliləyən və ölümcül xəstəlik qızılca ilə xəstələnmə hadisələrinin təxminən 15%-də meydana çıxır.
Kəskin disseminə olunmuş ensefalomielit (KDEM)
Kəskin disseminə olunmuş ensefalomielit (acute disseminated encephalomyelitis (ADEM)) hər 1000 qızılca ilə xəstələnmə hadisəsinin 1-də baş verən demielinləşdirici xəstəlikdir. KDEM-in infeksiyadan sonra baş verən autoimmun cavab reaksiyası olduğu düşünülür; bu, bir sıra infeksion səbəblər tərəfindən törədilə bilər.
KDEM qızılcanın sağalma mərhələsində, adətən ekzantemanın başlanğıcından iki həftə sonra meydana çıxır. Bunun əksinə, YSPE (yarımkəskin sklerozlaşan panensefalit) (subacute sclerosing panencephalitis (SSPE)), adətən ilkin infeksiyadan illər sonra meydana çıxır.
Yarımkəskin sklerozlaşan panensefalitin klinik təzahürlərinə qızdırma, baş ağrısı, ənsə əzlələrinin rigidliyi, qıcolmalar və dalğınlıq (confusion), yuxululuq kimi psixi vəziyyətin dəyişiklikləri və ya koma daxildir. Digər təzahürlərə ataksiya, mioklonus, xoreoatetoz (choreoathetosis) və mielit əlamətləri (paraplegiya, tetraplegiya və ya kvadriplegiya), hissiyatın itirilməsi, sidik və nəcis ifrazına nəzarətin itirilməsi və kürək ağrısı daxil ola bilər. Onurğa beyin mayesinin müayinəsində: adətən pleositoz (limfositlərin üstünlük təşkil etməsi ilə) və zülal səviyyəsinin yüksək olması aşkarlanır.
Qızılca infeksiyasından sonra baş verən KDEM ölüm göstəricisinin 10-20 % olması ilə əlaqələndirilir; bu, digər səbəblərdən meydana çıxan KDEM-dən daha yüksəkdir (7%-ə qədər). Davranış pozuntuları, əqli gerilik və epilepsiya da daxil olmaqla, xəstəlikdən sonra qalıq (rezidual) nevroloji anomaliyalar - sağ qalanlar arasında geniş yayılmışdır.
Yarımkəskin sklerozlaşan panensefalit (YSPE)
YSPE adətən təbii qızılca virus infeksiyasından 7-10 il sonra meydana çıxan, mərkəzi sinir sisteminin ölümcül, proqressiv şəkildə irəliləyən degenerativ xəstəliyidir. Bu xəstəliyin patogenezi axıra qədər öyrənilməmişdir, lakin mərkəzi sinir sistemində qızılca virusunun genetik variantı ilə davamlı infeksiya bura aid oluna bilər. YSPE əvvəllər rast gəlindiyindən daha çox meydana çıxa bilər. 1960-cı və 1974-cü illər arasındakı dövrdə YSPE-nin meydana çıxma riski hər 1 milyon təbii qızılca infeksiyası hadisəsinə 8,5 xəstəlik hadisəsi idi. 1970-ci və 1980-ci illər arasında YSPE riski hər 1 milyon qızılca hadisəsinə 0.06 xəstəlik hadisəsinə qədər azaldı; xəstələnmənin azalması paralel olaraq peyvəndin nəticəsi kimi qızılca hadisələrinin azalması ilə müşayiət olunmuşdur (bir neçə illik gecikmə müddəti ilə). Ümumiyyətlə, YSPE-li xəstələrin yaşı ≤ 20-dən azdır və onlar təbii qızılca infeksiyası keçirdikdən 7 -10 il sonra xəstələnirlər. Erkən yaşda qızılca infeksiyası YSPE üçün bir risk faktorudur; YSPE-li xəstələrin təxminən yarısı iki yaşından əvvəl qızılca keçirmişdir. Qızılca peyvəndi ilə immunlaşma aparıldıqdan sonra YSPE-nin baş vermə riskinin təbii qızılca infeksiyası keçirdikdən sonra meydana çıxan riskə nisbətən daha aşağı olduğu düşünülür.
YSPE aşağıdakı mərhələlərə bölünmüşdür:
- I mərhələ – I mərhələ şəxsiyyət dəyişiklikləri, yuxululuq, məktəbdə çətinliklərlə üzləşmə və qəribə davranış kimi nevroloji simptomların gizli inkişafından ibarətdir. I mərhələ bir neçə həftədən bir neçə ilə qədər davam edə bilər.
- II mərhələ – II mərhələ mioklonus, demensiyanın pisləşməsi və aksonların hərəki və ya hissi xəstəliklə xarakterizə edilir (long-tract motor or sensory disease). Son olaraq, xəstədə təxminən hər 5-10 saniyədən bir geniş yayılmış mioklonik gərginliklərin (massive myoclonic jerks) meydana çıxdığı, çox səciyyəvi mioklonus forması inkişaf edir. II mərhələ, adətən 3-12 ay ərzində davam edir.
- III və IV mərhələlər –III və IV mərhələlər sonunda baş verən süstlük (flaccidity) və ya dekortikasion rigidlik (decorticate rigidity) və avtonom disfunksiyanın simptom və əlamətlərinin mümkünlüyü ilə müşayiət olunan, nevroloji əlamətlərin getdikcə daha da pisləşməsi ilə xarakterizə olunur. Mioklonus mövcud deyildir. IV mərhələ artıq vegetativ vəziyyətdir. Ölüm, adətən IV mərhələdə meydana çıxır, lakin ölümün bu mərhələlərdən istənilən birində baş verməsi mümkündür.
Xəstəliyin irəliləməsinin sürəti dəyişkəndir. Bir mərhələ zamanı bir müddətlik stabilləşmə meydana gələ bilər, lakin xəstələr bir mərhələdən digərinə doğru irəliləməyə meyillidirlər. Bəzi xəstələrdə xəstəliyin gedişi remissiya və residiv dövrlərinin növbələşməsi ilə müşayiət olunur. Qıcolmalar istənilən mərhələdə meydana çıxa bilər.
Qan zərdabında mövcud olan qızılca əleyhinə anticisimlərin səviyyəsi yüksəlmiş olur və onurğa beyin mayesinin müayinəsi zamanı zülal səviyyəsinin yüksəlməsi və qızılca əleyhinə anticisimlərin müəyyənləşdirilə bilən səviyyədə olması aşkarlanır.
II mərhələ zamanı həyata keçirilən elektroensefaloqram (EEQ) hər saniyədə iki-üç delta dalğası (ləng dalgalar) və kəskin dalğaların yüksək gərginlikli (300-1500 mikrovolt) komplekslərin yaratdığı işıqlanmaları göstərə bilər. Bu komplekslər 0.5-3 saniyə davam edir və hər 3-20 saniyədən bir meydana çıxır. Hər bir kompleksin ardınca onu nisbətən daha hamar bir nümunə forması müşayiət edir. EEQ-də aşkarlanan bu cür nəticələr YSPE üçün səciyyəvi olan xüsusiyyətlərdir və patoqnomonik əhəmiyyət kəsb edə bilər. Həmçinin YSPE-nin digər mərhələlərində də EEQ zamanı anormal nəticələr aşkarlana bilər.
Başın kompüter tomoqrafiyası zamanı atrofiya və çapıqlaşma aşkar edilə bilər. Beynin maqnit rezonans tomoqrafiyası normal nəticələr göstərə bilər. Daxil olan məlumatların birində (18) F-flüorodezoksiqlükoza Pozitron Emissiya Tomoqrafiyası (PET) ((18) F-fluorodeoxyglucose positron emission tomography) və Maqnit Rezonans Spektroskopiyasının aparılması zamanı əhəmiyyətli funksional anormallıqlar aşkarlanmışdır; bunlar erkən dövrdə YSPE-nin aşkarlanaraq diaqnozunun qoyula bilməsi üçün və YSPE-nin erkən dövrlərində zədələnən spesifik beyin sahələrinin qiymətləndirilməsi üçün əhəmiyyətli üsullar ola bilər (MRT zamanı əldə olunan görüntülər normal göründükdə).
YSPE-nin amansız və ölümcül gedişi yalnız qızılca hadisələrinin qarşısının alınması üçün deyil, eyni zamanda meydana çıxa bilən ağır dərəcəli nevroloji ağırlaşmaların qarşısının alınması üçün də qızılca peyvəndinin əhəmiyyətini vurğulayır.
Digər ağırlaşmalar
Qızılcanın gözlə bağlı ağırlaşmalarına keratit (korluğun ən çox yayılmış səbəblərindən biri) və buynuz qişanın ulserasiyası (ing. corneal ulceration) daxildir. Qızılcanın ürəklə bağlı ağırlaşmalarına isə miokardit və perikardit daxildir
Ağırlaşmalara görə risk qrupları
Qızılcanın ağırlaşmalarına görə yüksək risk altında olan əhali qruplarına immun sistemi zəifləmiş xəstələr, hamilə qadınlar, A vitamin çatışmazlığına və ya zəif qidalanma statusuna malik şəxslər və ekstremal yaşdakı xəstələr daxildir.
İmmun sistemi zəifləmiş xəstələr
Hüceyrəvi immunitetində qüsurları olan xəstələr (cell-mediated immunity) (məsələn, QİÇS, limfoma və ya digər bədxassəli yenitörəmələr və T –hüceyrələrə supressiv təsir göstərən dərman maddələri qəbul edən şəxslər) ağır dərəcəli, proqressiv gedişli qızılca virus infeksiyasına görə risk altındadırlar.
İmmun sistemi zəifləmiş şəxslərdə qızılcanın klinik təzahürü qızılca üçün qeyri-səciyyəvi ola bilər. Ekzantemalar mövcud olmaya bilər, yoxa çıxa bilər (evanescent) və ya ağır dərəcəli və deskvamativ xarakterə malik olaraq qabıqlanma ilə müşayiət oluna bilər; həmçinin purpuraların mövcud olması təsvir edilmişdir. Buna görə də, xüsusilə qızılcaya məruz qaldıqdan sonra və bundan əvvəl immunlaşdırmanın aparılıb-aparılmamasından asılı olmayaraq, immun sistemi zəifləmiş şəxslərdə pnevmoniya və ya ensefalit aşkarlandıqda onlarda ağırlaşmaların meydana çıxmasına görə yaranan şübhə səviyyəsi ən yüksək olmalıdır. İmmun sistemi zəifləmiş şəxslərdə qızılca ilə əlaqədar bəzi nadir təzahürlər təsvir olunmuşdur; bunlara giqant hüceyrəli pnevmoniya və Virus cisimcikləri əlavəsi ilə rast gəlinən Davson ensefaliti (ing. measles inclusion body encephalitis) (XBT10-A81.1) daxildir.
- Giqant (nəhəng) hüceyrəli pnevmoniya – ağciyər toxumasında çoxnüvəli giqant hüceyrələrin mövcudluğu ilə xarakterizə olunur. Bu, immun sistemi zəifləmiş şəxslərdə klassik qızılca infeksiyasından sonra və ya ekzantemaların mövcud olmadığı qeyri-müəyyən prodromal xəstəlikdən sonra inkişaf edə bilər. Səpgilərin təzahür etmədiyi xəstələrdə diaqnozun qoyulması üçün ağciyərin biopsiyasının həyata keçirilməsi tələb oluna bilər.
- Virus cisimcikləri əlavəsi ilə rast gəlinən Davson ensefaliti (XBT10- A81.1) (ing. Measles inclusion body encephalitis) (ing. Dawson's (inclusion body) encephalitis (A81.1)) (MIBE) - neyronlarda və qlial hüceyrələrdə olan əlavələrin histopatoloji sübutları ilə xarakterizə olunur. Xəstələr qızılcaya məruz qaldıqdan 1-6 ay sonra qıcolmalar, psixi statusda dəyişikliklər və mioklonus ilə müraciət edirlər. Virus cisimcikləri əlavəsi ilə rast gəlinən Davson ensefaliti bəzi hallarda giqant hüceyrəli pnevmoniya ilə birlikdə təzahür edə bilər. Bu patologiyanın patogenezi, hələ ki, dəqiq müəyyənləşdirilməmişdir və naməlum olaraq qalmaqdadır.
İİV infeksiyasına yoluxmuş uşaqlar İİV-ə yoluxmamış uşaqlara nisbətən daha erkən yaşda qızılca infeksiyasına yoluxa bilərlər (11 aya qarşı 15 ay). Qızılca virusu infeksiyası İİV-in replikasiyasına müvəqqəti də olsa, supressiv təsir göstərə bilər; belə bir hipotez irəli sürülmüşdür ki, qızılca infeksiyası, İİV-in viral replikasiyasını ləngidən faktorlarla immun sisteminin fəaliyyətinin güclənməsinə səbəb olur.
İİV-ə yoluxmuş və qızılcaya görə hospitalizasiya olunmuş 93 uşaq üzərində həyata keçirilən bir tədqiqatda plazmada İİV RNT-sinin orta səviyyəsinin (median plasma HIV RNA level) İİV-ə yoluxmuş, lakin kəskin xəstəliyi olmayan uşaqlar arasında ölçülən eyni göstəricidən daha aşağı səviyyədə olduğu aşkarlandı (5339-a qarşı 228,454 nümunə/mL (copies/mL)); Orta səviyyələr xəstələrin evə yazılması ilə 60.121-ə, bir ay ərzində onlar üzərində aparılan müşahidə zamanı isə müvafiq olaraq 387.148 nümunə/mL-ə qədər yüksəldi.
İmmun sistemi zəifləmiş xəstələrdə qızılcanın diaqnozunun təyinində seroloji müayinə faydalı olmaya bilər, çünki bu cür xəstələrdə anticisimlərin hazırlanması prosesində çatışmazlıqlar mövcuddur. Bu kimi hallarda, aşağıda təsvir edildiyi kimi alternativ diaqnostik yanaşmalardan istifadə edilməlidir. Dəqiq diaqnozun qoyulması üçün prosesə cəlb olunmuş toxumaların biopsiya edilməsinə zərurət yarana bilər.
Hamilə qadınlar
Hamiləlik dövründə qızılca anada və döldə ciddi ağırlaşmaların yaranması riskinin artması ilə əlaqələndirilmişdir. Namibiyada qızılcaya yoluxmuş 55 hamilə qadın üzərində həyata keçirilən bir tədqiqatlda qızılca ilə əlaqədar ağırlaşmalara: ishal (60%), pnevmoniya (40%) və ensefalit (5%) daxil olmuşdur. Məlum nəticələrə malik 42 hamiləlikdən 60%-də ana, döl və ya yenidoulmuşlarla əlaqədar ən azından bir mənfi nəticə mövcud idi və qadınların 12%-i həyatını itirmişdir. Aşağı çəkili yenidoğulmuşların dünyaya gəlməsi, spontan abort (özbaşına düşüklər), dölün uşaqlıqdaxili ölümü və ana ölümünə görə risk əhəmiyyətli dərəcədə yüksəlmişdir. Digər bir tədqiqatda vaxtından əvvəl doğulma hadisələri üzrə göstəricinin artması qeyd edilmişdir.
Doğuş zamanı ananın qızılca virus infeksiyası ilə xəstələnməsi heç də həmişə yenidoğulmuşun yoluxması ilə müşayiət olunmur. Anadangəlmə qızılca (qızılca səpgilərinin doğuşdan 10 gün sonra meydana çıxması ilə müəyyənləşdirilir) və doğuşdan sonra (postnatal) qızılcaya yoluxma (qızılca səpgilərinin doğuşdan sonra 14-30 gün ərzində meydana çıxması ilə müəyyənləşdirilir) ̶ yüngül dərəcədən ağır dərəcəliyə qədər xəstəliklər arasında dəyişən xəstəliklər spektri ilə əlaqələndirilir.
DİAQNOSTİKA
Xüsusilə yaxın günlərdə qızdırmalı–səpgili xəstəliyi olan xəstə ilə kontaktda olmuş və ya qızılca ilə xəstələnmə göstəricisinin yüksək olduğu bölgələrə səyahət etmiş, xüsusilə də qızılcaya qarşı immuniteti olmayan, qızdırma və səpgilərin təzahürü ilə müşayiət olunan xəstəliklə müraciət etmiş və klinik olaraq müvafiq simtomlara (öskürək, rinit və konyunktivit) malik xəstədə qızılca diaqnozu düşünülməlidir. Qızılcaya görə müayinə olunaraq qiymətləndirilən xəstələr izolə olunmalıdırlar.
Qızılca virus infeksiyasının diaqnozu, adətən aşağıdakılardan ən azı birinə əsaslanaraq təyin edilir: qan zərdabında qızılca IgM anticisminə görə seroloji müayinənin müsbət nəticə verməsi, xəstəliyin kəskin mərhələsində olan və sağalan xəstələrin qızılca IgG anticisminin titrləri arasında kəskin büruzə verən yüksəlmə, kulturada qızılca virusunun izolyasiyası və ya əks-transkripsiya polimeraza zəncirvari reaksiyası (ƏT-PZR) (ing. reverse transcription polymerase chain reaction (RT-PCR)) ilə qızılca virusunun RNT-sinin təyini.
Diaqnoza yanaşma müxtəlif bölgələrdə qızılcanın yayılma dərəcəsindən asılı olaraq dəyişiklik göstərir:
- Qızılcanın yayılma dərəcəsinin aşağı göstəriciyə malik olması (qızılca peyvəndi ilə yüksək səviyyədə əhatə olunma) – Qızılcanın yayılma dərəcəsinin aşağı göstəriciyə malik olduğu bölgələrdə qızılcadan şübhələndikdə və ya qızılca infeksiyası diaqnozu təsdiqləndikdə diaqnozun qoyulması üçün nümunələrin toplanılmasına rəhbərlik edə biləcək və eləcə də infeksiyaya nəzarət məqsədilə müdaxilələri həyata keçirə biləcək müvafiq səlahiyyətə malik yerli səhiyyə orqanlarına məlumat verilməlidir. Ümumiyyətlə, qızılca infeksiyasına görə şübhələnilən xəstələrdən üç cür nümunənin götürülməsi faydalıdır: qızılca IgM-ə görə qan zərdabı nümunəsi, virus kulturasının əldə edilməsinə görə boğazdan və ya burun-udlaqdan yaxma götürülməsi və virus kulturasının əldə edilməsinə görə sidik nümunəsinin götürülməsi. ƏT-PCR – onun əlçatan olduğu yerlərdə və həyata keçirilməsi mümkün olduqda faydalı müayinə üsuludur. Diaqnoz qeyri-müəyyən olduğu zaman qızılca virusu əleyhinə IgG anticisimlərinin kəskin mərhələdə olan və sağalmaqda olan xəstələrin qan zərdabında paralel şəkildə (qoşa zərdab) ölçülməsi ilə diaqnoz təsdiqlənə bilər; qızılca virusu əleyhinə IgG – anticisimlərinin ən azı dörd dəfə yüksəlməsi infeksiyanın göstəricisidir.
- Qızılcanın yayılma dərəcəsinin yüksək göstəriciyə malik olması (əhalinin qızılca peyvəndi ilə aşağı səviyyədə əhatə olunması) – Ümumdünya Səhiyyə Təşkilatı qızılcanın yayılma dərəcəsinin yüksək göstəricilərə malik olduğu bölgələrdə qızılca diaqnozunun təsdiqlənməsi üçün standart test olaraq, qan zərdabında mövcud olan IgM-in müayinəsindən istifadə edilməsinin tərəfindədir. Lakin qızılca virusu əleyhinə IgM analizi çox diqqətli şəkildə yerinə yetirilməlidir, çünki yalançı-müsbət və yalançı-mənfi nəticələrin baş verməsi barədə məlumatlar verilmişdir. Bir tədqiqatda ən azı bəzi yalançı-müsbət nəticələrin insan parvovirus B19 IgM səbəbindən meydana çıxdığı aşkarlanmışdır.
Seroloji müayinələr (qızılca virusu əleyhinə IgM) qızılca virus infeksiyasının diaqnozunun qoyulmasında ən çox istifadə olunan laborator müayinə üsuludur. Qan zərdabında və ya ağız suyunda qızılca virusu üçün spesifik IgM-nin aşkarlanması kəskin infeksion xəstəliyə görə diaqnostik əhəmiyyət kəsb edir.
Qızılca əleyhinə IgM, adətən ekzantemanın meydana çıxmasından 3 gün sonra aşkar edilə bilər; ekzantemanın meydana çıxdığı gün isə müəyyənləşdirilməyə bilər. Ekzantemanın meydana çıxmasından təxminən 30 gün sonra IgM, adətən müəyyənləşdirilə bilinməyən səviyyədə olur. Qızılca əleyhinə IgG, adətən səpgilərin başlangıcından sonra 7 günə qədər müddət ərzində müəyyənləşdirilə bilinməyən səviyyədə olur, lakin ekzantemanın meydana çıxmasından təxminən 14 gün sonra maksimal göstəricilərə çatır.
Qızılca virusunun RNT-si heparinləşdirilmiş qanda, burun-udlaqdan götürülmüş aspiratda, əsnəkdən götürülmüş yaxmada və sidikdə real zamanlı əks-transkripsiya polimeraza zəncirvari reaksiya (rƏT-PZR) və ənənəvi olaraq istifadə edilən son-nöqtə RT-PCR (endpoint RT-PCR) ilə aşkar edilə bilər. Virus RNT-si, adətən səpgilərin başlanğıcından sonra təxminən 3 gün ərzində mövcud olur.
Periferik qanda mövcud olan təknüvəli hüceyrələrdən, tənəffüs yolları ifrazatından, konyunktivadan götürülən yaxmalardan və ya sidik nümunəsindən əldə edilən virus kulturası ilə də qızılca diaqnozu təyin edilə bilər. Qızılca virusu prodromal mərhələdə burun-udlaq ifrazatlarından izolyasiya edilmişdir. Lakin virus kulturasının əldə edilməsi üçün xüsusi şərait tələb edilir.
DİFFERENSİAL DİAQNOSTİKA
Qızılcanın diferensial diaqnozu xəstəliyin klinik mərhələlərindən asılıdır.
Denge qızdırması (XBT10-A90) (Dengue fever) prodromal dövrdə və ya ekzantemalar meydana çıxdıqdan sonra yanlışlıqla qızılca ilə səhv salına bilər və epidemioloji məruz qalma mövcud olduğu təqdirdə nəzərə alınmalıdır. Denge qızdırmasına seroloji testlər vasitəsilə diaqnoz qoyula bilər.
Prodromal dövrdə diferensial diaqnoza aşağıdakılar daxildir:
- Uşaqlıqda geniş rast gəlinən respirator viruslar (tənəffüs yolları virusları) – Bunlara rinoviruslar (rhinoviruses), qrip (influenza), paraqrip (parainfluenza), adenovirus (adenovirus) və respirator sinsitial virus (respiratory syncytial virus) infeksiyaları daxildir. Qızılca infeksiyası səbəbindən meydana çıxan qızdırma, adətən digər tənəffüs yolu virusları ilə əlaqədar meydana çıxan qızdırmaya nisbətən daha qabarıq şəkildə təzahür edir; Bunlar polimeraza zəncivari reaksiyanın aparılması üçün götürülən burun yaxmaları vasitəsilə bir-birindən fərqləndirilə bilər.
- Fordis ləkələri (Fordyce spots) – Koplik ləkələri yanlışlıqla Fordis ləkələri (bəzən yanağın və ya dodağın selikli qişasında aşkarlanan, xoşxassəli ektopik piy vəzilərindən əmələ gələn kiçik ağımtıl-sarıya çalan dənəciklər)] ilə qarışdırıla bilər. Koplik ləkələrindən fərqli olaraq, Fordis ləkələri eritematoz selikli qişa fonunda meydana çıxmır.
Ekzantemalar meydana çıxdıqda diferensial diaqnostikaya aşağıdakılar daxil olur:
- Uşaqlarda səpgilərin viral səbəbləri – Bunlara suçiçəyi (varicella), rozeola (insan herpes virusu 6 infeksiyası) (ing. roseola (human herpesvirus 6 infection)), infeksion eritema (beşinci xəstəlik) (XBT10-B08.3) (parvovirus B19 infeksiyası), enterovirus (əl-ayaq və ağız xəstəliyi) və qızılca vardır. Qızılca, adətən səpginin səciyyəvi şəkildə proqressivləşməsi, sonrakı mərhələlərdə qəhvəyi rəng alması, təzyiq etdikdə solğunlaşması və digər klinik təzahürlər (xüsusilə kəskin nazofaringit və konyunktivit) ilə klinik cəhətdən fərqləndirilə bilər.
- A qrup streptokokk infeksiyası – Qızılcaya oxşar A qrup streptokokkların təzahürləri skarlatina və toksik şok sindromudur. Skarlatinaya faringit ilə müşayiət olunan səpgilər (iri dənəcikli, sumbata kağızına bənzər, eritematoz, solğunlaşan səpgilər) də daxil olmaqla, müvafiq klinik təzahürlərə əsaslanaraq diaqnoz qoyulur; Toksik şok sindromunun diaqnozu isə hipotenziya və orqan sistemlərinin disfunksiyası ilə birlikdə A qrup streptokokkların normal steril bir sahədən izolə edilməsinə əsaslanır.
- Dərmana qarşı reaksiya nəticəsində meydana çıxan səpgi – Dərman maddəsinə qarşı meydana çıxan ekzantema tipli səpgilər qızılca ilə əlaqədar səpgilərə bənzəyə bilər; bu, xəstənin anamnezində yaxın zamanlarda dərman qəbul edilməsi və dərmanın qəbulunun kəsilməsindən sonra səpgilərin yoxa çıxmasına əsaslanaraq diferensiasiya edilə bilər.
- Meninqokokkemiya (meninqokokk sepsisi) – Meninqokokkemiyanın klinik təzahürlərinə: qızdırma, ürəkbulanma, qusma, baş ağrıları, psixi vəziyyətin dəyişməsi və hemodnamik sistemdə qeyri-stabilliyin meydana çıxması ilə müşayiət edilən petexiya səpgiləri daxil ola bilər. Kulturanın əldə edilməsi vasitəsilə diaqnoz qoyula bilər.
- Rocky Mountain ləkəli qızdırması (XBT10-A77.0) (Rickettsia rickettsii tərəfindən törədilən ləkəli qızdırma da adlanır) (Rocky Mountain spotted fever) – Rocky Mountain ləkəli qızdırmasının klinik təzahürlərinə gənəyə məruz qalındığı təqdirdə, qızdırma, baş ağrısı və makulopapulyoz səpgilər daxil edilə bilər; səpgi, adətən ətraflarda meydana çıxmağa başlayır və daha sonra gövdəyə yayılır. Diaqnoz seroloji müayinə və ya dəri biopsiyası vasitəsilə qoyulur.
- İnfeksion mononukleoz – İnfeksion mononukleozun səciyyəvi xüsusiyyətlərinə qızdırma, faringit, adenopatiya və yorğunluq daxildir. Generalizə olunmuş səpgilərə (makulopapulyoz, urtikar və ya petexial xarakterli səpgilər) bəzi hallarda rast gəlinir; makulopapulyoz səpgilər, adətən bəzi antibiotiklər tətbiq olunduqdan sonra meydana çıxır (məsələn, amoxicillin);
- Mycoplasma pneumoniae tərəfindən törədilən pnevmoniya – M.pneumoniae infeksiyasının klinik təzahürlərinə: ̶ yüngül eritematoz makulo-papulyoz və ya vezikulyar səpgilər ilə müşayiət oluna bilən tənəffüs yolları infeksiyaları daxildir. Xəstəliyə diaqnoz qoyulması çətinlik törədə bilər və əksər hallarda müalicə empirikdir.
- İmmunoqlobulin A vaskuliti - Henox (-Şönleyn) purpurası (XBT10-D69.0) (ing. IgAV; Henoch-Schönlein purpura [HSP]) – IgAV (Henox (-Şönleyn) purpurası)-nin klinik təzahürlərinə palpasiya oluna bilən purpura, artrit, qarında ağrı və böyrək xəstəliyi daxildir. Xəstəliyin diaqnozu klinik təzahürlərə və/və ya biopsiya nəticələrinə əsaslanır.
- Kavasaki xəstəliyi – Kavasaki xəstəliyinin klinik təzahürlərinə qızdırma və konyunktivit, dodaq və ağız selikli qişasının eriteması, səpgi və servikal limfadenopatiya da daxil olmaqla, selikli qişanın – dərinin cəlb olunması daxildir. Diaqnoz klinik meyarlara əsaslanaraq qoyulur.
- Uşaqlarda multisistem iltihab sindromu (MIS-C) – Bu vəziyyət infeksiya və ya COVID-19-a məruz qaldıqdan sonra baş verir və qızdırma, qarın ağrısı, səpgi və konyüktivitə səbəb olur. Diaqnoz klinik meyarlara əsaslanır.
MÜALİCƏ
Qızılcanın müalicəsi dəstəkləyici xararterlidir; Qızılcanın müalicəsi üçün təsdiqlənmiş spesifik bir antivirus müalicəsi yoxdur. Aşağıda müzakirə olunan bəzi vəziyyətlərdə A vitamininin rolu vardır. Ümumdünya Səhiyyə Təşkilatı (ÜST) qızılca müalicəsinə geniş əhatəli təlimat dərc etmişdir. Dəstəkləyici müalicəyə antipiretiklər, mayelər və bakterial pnevmoniya və otit kimi bakterial superinfeksiyaların müalicəsi daxildir. Qıcolmalar və tənəffüs çatışmazlığı kimi digər ağırlaşmaların müalicəsi də zəruri ola bilər. Qızılca epidemiyaları zamanı antibiotik profilaktikası baş verə biləcək ağırlaşmaların qarşısını ala bilər; bu sahədə daha çox tədqiqatların aparılması tələb edilir.
Vitamin A - Vitamin A çatışmazlığı sağalmanın gecikməsinə və qızılcadan sonra baş verə bilən ağırlaşmaların səviyyəsinin yüksəlməsinə səbəb olur. Bundan əlavə, qızılca infeksiyası kəskin A vitamini çatışmazlığı və kseroftalmiyanın meydana çıxmasını sürətləndirə bilər. Qızılcalı uşaqlara A vitaminin verilməsi xəstələnmə və ölüm göstəricilərinin azalması ilə əlaqədardır.
Amerika Birləşmiş Ştatlarında uşaqlar arasında qan zərdabında mövcud olan A vitamini konsentrasiyasının azalması və daha ağır xəstəlikli uşaqlarda daha aşağı konsentrasiyaların olması müşahidə edilmişdir. İnkişaf etmiş ölkələrdə qızılca müalicəsi üçün A vitamininin istifadə olunması klinik tədqiqatda qiymətləndirilməmişdir.
ÜST A vitamininin kəskin qızılcalı bütün uşaqlara verilməsini tövsiyə edir. Hətta qızılca ilə xəstələnmələrin, adətən ağır dərəcəli xəstəlik halı kimi təzahür etmədiyi ölkələrdə belə, bütün ciddi qızılca xəstələrinə (hospitalizasiya olunanlar kimi) A vitamini verilməlidir.
Qızılcanın müalicəsi üçün Vitamin A iki gün ərzində - gündə bir dəfə aşağıdakı dozalarda verilir:
- <6 aylıqdan kiçik körpələr: 50 000 beynəlxalq vahid
- 6-11 aylıq körpələr: 100 000 beynəlxalq vahid
- ≥12 aylıqdan böyük uşaqlar: 200 000 beynəlxalq vahid
Vitamin A çatışmazlığının klinik əlamət və simptomlarına malik uşaqlar üçün (Bitot ləkələri kimi) vitamin A-nın üçüncü dozası 4-6 həftə daha gec verilməlidir.
Ribavirin
Qızılca virusu in vitro ribavirin-ə həssasdır; bunun klinik faydasını qiymətləndirmək üçün heç bir nəzarət olunan, randomizə olunmuş tədqiqat həyata keçirilməmişdir. Ribavirin preparatının istifadəsi üzrə məlumatlar məhduddur.
PROFİLAKTİKA
Qızılca, parotit və məxmərək peyvəndi (QPM)
Peyvəndin aparılması, dünyanın inkişaf etmiş ölkələrində qızılca virusunun ötürülmə zəncirinin kəsilməsinə gətirib çıxarmış və populyasion immunitet sayəsində peyvənd olunmamış şəxslərin qorunmasını təmin etmişdir. Xəstəliyin geniş miqyasda ötürülməsinin qarşısını almaq məqsədilə, populyasion immunitet 85-95%-dən yuxarı səviyyədə saxlanılmalıdır.
İnfeksiyaya nəzarət
Stasionar şəraitdə xəstəlik dövrü ərzində digər sağlam pasiyentlərin və immun sistemi zəifləmiş xəstələrin səpgilərin başlanğıcından 4 gün sonra hava yolu ilə yoluxmasının qarşısını almaq üçün ehtiyat tədbirləri həyata keçirilməlidir. Həssas şəxslər qızılcadan şübhələnilən və ya qızılca diaqnozu təsdiqlənmiş xəstələrin otaqlarına girməməlidirlər. Virusa məruz qalmış həssas şəxslər məruz qaldıqdan sonra 5-ci gündən başlayaraq 21-ci günə qədər işə getməməlidirlər. Xəstəlik halının mövcudluğu təsdiqləndiyi təqdirdə isə, hətta peyvənd olunmuş şəxslər belə, 72 saat ərzində təcrid olunmalıdırlar.
Ambulator şəraitdə isə qızdırmalı, səpgili xəstəliyi olan xəstələr ayrıca yerləşdirilmiş xüsusi gözləmə bölməsinə qədər müşayiət edilməli və ya dərhal xüsusi izolyasiya otağında yerləşdirilməlidirlər (bu otaqların digər xəstələr üçün nəzərdə tutulmuş otaqlara nisbətən daha aşağı təzyiqdə olmasına üstünlük verilir). Həm xəstələr, həm də tibb heyəti müvafiq maskalar/respiratorlar taxmalıdırlar (xəstələrə onlar tərəfindən havada yoluxdurucu damlacıqların yaranmasının qarşısını almaq üçün, heyətə isə onların immun vəziyyətindən asılı olmayaraq, havadakı hissəcikləri filtrə edən respiratorlar). Hospitalizasiya olunmadıqları təqdirdə, xəstələrə səpgilərin başlanğıcından 4 gün sonra evdə təcrid olunmalarının vacibliyi söylənilməlidir. Qızılca virusu iki saata qədər havada asılı vəziyyətdə qala bilir; bu səbəbdən də xəstə olduğundan şübhələnilən şəxslərin qaldıqları otaq xəstə çıxarıldıqdan sonra iki saat ərzində istifadə edilməməlidir.
Şəkillər
Açar sözlər
İstinadlar
- American Academy of Pediatrics (AAP): Red Book – Measles (2018)
- Measles and Rubella Elimination Working Group (MREWG): Advisory Committee Statement (ACS) on guidelines for the prevention and control of measles outbreaks in Canada (2013) https://www.canada.ca/ en/public-health/services/reportspublications/canada-communicabledisease-report-ccdr/monthlyissue/2013-39/guidelines-preventioncontrol-measles-outbreaks-canada.html
- National Center for Immunization and Respiratory Diseases (NCIRD): Measles (rubeola) – For healthcare professionals (2018) https://redbook.solutions.aap.or g/chapter.aspx?sectionid= 189640130&bookid=2205
- Public Health England (PHE): National measles guidelines (2017) https://assets.publishing.service. gov.uk/government/uploads/system/upl oads/attachment_data/file/637338/PHE _Measles_guidance_August_2017.pdf
- WHO: Response to measles outbreaks in measles mortality reduction settings (2009) https://apps.who.int/iris/ bitstream/handle/10665/70047/WHO_I VB_09.03_eng.pdf;jsessionid=9B97ED 0461E598B0D22B5B363424A7ED?se quence=1\
- World Health Organization (WHO): Position paper on measles vaccines (2009) https://www.who.int/im
- Yusifova, N. Seyidov, S. Babazadə, T. Musayev AJİM Jurnalı (2024)
Məqalə barədə təfərrüatlar:
Nəşr tarixçəsi
Dərc edilib: 14.Sep.2024
Müəllif hüququ
© 2022-2025 Azərbaycan Daxili Xəstəliklər Dərnəyi. Nəşr edilir: Uptodate İn Medicine tibb elmlər nəşriyyatı. Bütün hüquqlar qorunur..Əlaqəli məqalələr
Baxılıb: 409


